术后放化疗在无切缘阳性及淋巴结包膜外侵犯的头颈鳞癌中的作用
时间:2026-04-08
研究背景
于局部晚期可切除的头颈部鳞癌,术后辅助治疗(术后放疗或术后放化疗)的决策,主要依据术后病理报告中是否存在不良预后因素。
两项具有里程碑意义的III期临床试验——EORTC 22931 和 RTOG 95-01 研究证实,对于存在切缘阳性或淋巴结包膜外侵犯的患者,术后放化疗相较于单纯术后放疗可显著改善局部控制率和总生存率。基于这些证据,上述两项因素被确立为“高危”因素,成为术后同步放化疗的标准指征。
然而,在临床实践中,相当一部分患者并不具备上述高危因素,但存在其他不良病理特征(如:pT3-4(原发肿瘤局部晚期)、pN2-3(区域淋巴结广泛转移)、神经侵犯淋巴/血管侵犯),即“中危”因素,对于这部分患者,术后是否应在放疗基础上加用化疗,目前尚缺乏明确的循证医学共识。
基于此,该研究旨在探讨:在无切缘阳性及淋巴结包膜外侵犯的患者中,不同中危因素对预后的影响程度是否存在差异,以及术后放化疗能否为其中部分患者带来生存获益。
研究方法:
该研究为单中心回顾性研究,纳入2009年12月至2018年10月期间在中山大学肿瘤防治中心接受手术治疗的局部晚期头颈部鳞癌患者,均无切缘阳性及淋巴结包膜外侵犯,但存在至少一项中危因素(pT3-4、pN2-3、神经侵犯、淋巴/血管侵犯),术后接受放疗或放化疗。所有患者均接受调强放疗。放疗靶区包括肿瘤床及区域淋巴结引流区,剂量为60-66 Gy/30-33次。术后放化疗组患者在放疗基础上联合含铂类药物的同步化疗,包括顺铂、卡铂、奈达铂或奥沙利铂,每3周一次,共2-3个周期。
为减少回顾性研究的偏倚,研究采用倾向评分匹配法,在性别、年龄、分化程度、神经侵犯、淋巴/血管侵犯、pT分期、pN分期及总体分期等方面,将术后放化疗组与术后放疗组以1:1比例进行匹配。
主要研究终点包括:总生存率(OS)、无病生存率(DFS)、局部区域无复发生存率(LRFS)、无远处转移生存率(DMFS)。
研究结果
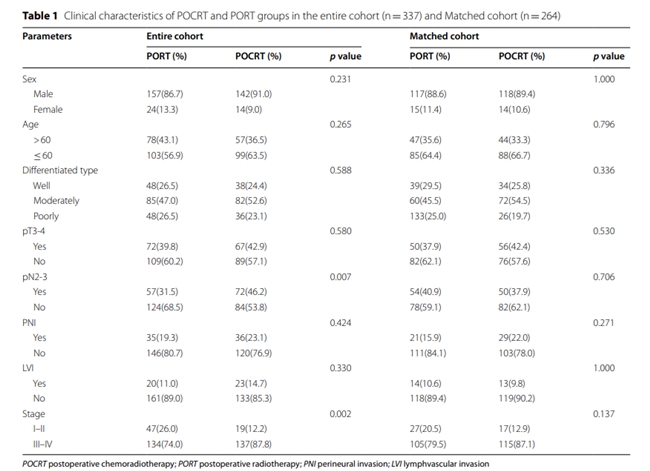
1、 患者基线特征
经倾向评分匹配后,共纳入264例患者,其中术后放化疗组和术后放疗组各132例。两组基线特征均衡可比。
匹配后队列的中危因素分布如下:pT3-4期:106例(40.2%)、pN2-3期:104例(39.4%)、神经侵犯:50例(18.9%)、淋巴/血管侵犯:27例(10.2%)
原发部位分布:口腔(42.4%)、喉(38.6%)、下咽(11.3%)、口咽(8.0%)。
2、 术后放化疗 vs 术后放疗的疗效比较,总体上两组无显著性差异
在匹配后的全队列中,术后放化疗组与术后放疗组相比:3年总生存率:76.4% vs 67.6%(p=0.062);3年无病生存率:64.2% vs 60.8%(p=0.288);3年局部区域无复发生存率:83.7% vs 74.0%(p=0.076);3年无远处转移生存率:82.1% vs 85.0%(p=0.692)
3、亚组分析,对pN2-3 患者和pT3-4 患者有统计学差异。
对于 pN2-3 患者(n=104)
术后放化疗组较术后放疗组显著改善:3年总生存率:63.9% vs 47.9%(p=0.050);3年局部区域无复发生存率:74.6% vs 54.9%(p=0.019)
对于 pT3-4 患者(n=106)
术后放化疗组较术后放疗组显著改善:3年局部区域无复发生存率:88.5% vs 69.1%(p=0.014)
对于神经侵犯或淋巴/血管侵犯患者
术后放化疗组与术后放疗组在各生存终点上均无显著差异。
研究结论
在中危因素中,pN2-3和pT3-4是具有独立预后意义的因素,而神经侵犯和淋巴/血管侵犯在本研究中未显示出独立预后价值。
术后放化疗可显著改善pN2-3患者的总生存率和局部区域控制率,同时可显著改善pT3-4患者的局部区域控制率。
本研究提示,在无切缘阳性及淋巴结包膜外侵犯的头颈鳞癌患者中,pN2-3和pT3-4应被视为“高危中危”因素,此类患者可能从术后同步放化疗中获益。
讨论
EORTC 22931和RTOG 95-01这两项经典研究证实,切缘阳性和淋巴结包膜外侵犯是高危因素,术后放化疗对此类患者获益明确。然而,这两项研究纳入的患者中同时包含了高危和中危因素,其合并分析未能单独评估中危因素的价值。本研究聚焦于高危因素阴性的患者群体,进一步细化了中危因素的风险分层。
此外,Trifiletti等利用SEER数据库发现,即使在无切缘阳性及包膜外侵犯的局晚期头颈癌中,术后放化疗仍可改善总生存率。但该研究未进一步区分不同中危因素的差异。本研究在此基础上,明确了pN2-3和pT3-4是术后放化疗获益的主要驱动因素。本研究结果对临床实践具有以下启示:
精准风险分层:并非所有“中危”患者风险均等。pN2-3和pT3-4应被视为更高风险类别,其治疗策略应向高危患者靠拢。
个体化决策依据:本研究为临床医生在向患者解释治疗方案时提供了更为具体的数据支持,有助于医患共同决策。
研究局限性
回顾性设计:尽管采用了倾向评分匹配方法以减少选择偏倚,但仍无法完全消除回顾性研究固有的混杂因素。
毒副作用数据缺失:研究未系统记录和比较两组患者的急慢性毒副作用。既往研究显示,术后放化疗组≥3级毒副反应发生率显著高于术后放疗组,临床决策时需权衡获益与风险。
样本量限制:神经侵犯和淋巴/血管侵犯亚组的样本量相对较小,可能影响统计学效能,这也是这两类因素未显示显著差异的原因之一。
治疗异质性:虽然所有患者均接受调强放疗,但化疗药物的具体选择存在一定差异,可能对结果产生影响。
小结
本研究系统评估了在无切缘阳性及淋巴结包膜外侵犯的头颈鳞癌患者中,不同中危因素的预后意义及术后放化疗的价值。研究证实:
pN2-3和pT3-4是独立不良预后因素
术后放化疗可为pN2-3患者带来总生存和局部区域控制双重获益
术后放化疗可为pT3-4患者带来局部区域控制获益
神经侵犯和淋巴/血管侵犯患者从术后放化疗中获益不明确
上述发现为头颈鳞癌术后辅助治疗的精准化提供了循证依据,有助于临床医生在权衡疗效与毒性的基础上,为不同风险特征的患者制定个体化的辅助治疗策略。
